器官勸募與捐贈有三種
器官移植技術自1950年發展開始,臺灣1968年以亞洲最早進行器官移植的國家跟進,1985年臺灣正式訂立「器官移植條例」。器官移植成為器官衰竭病患搶救生命最後的希望,多年來醫學專業技術進展有成的情況下,各國卻苦於器官來源不足,使醫療在英雄無用武之地的窘境下,只能眼睜睜地讓生命在我們眼前消逝。屏除緊急救命的活體親屬器官捐贈,一個國家從多元觀點省思器官捐贈制度的走向應為「以屍體器官捐贈為中心」。「死亡」不僅是醫學上之判斷,也是法律上的評價。在法律死亡定義的基礎上,器官捐贈分三種方式進行。

心肺功能喪失
死亡是指循環、呼吸不可逆的停止與中樞神經系統功能停止,然後是器官之細胞、組織的死亡,也就是傳統上大眾普遍認識的心肺功能喪失,呼吸心跳停止之死亡。這種情況,必須在死亡之前由本人或其最近親屬(病人意識不清)提出器官捐贈之意願,並簽屬器官捐贈同意書。死亡之前由醫療團隊協助器官捐贈評估,並安排醫療團隊,配合病人的死亡時間,隨時能夠進手術室進行器官捐贈手術。這樣的器官捐贈,以組織的捐贈為主,包含眼角膜、骨骼、皮膚、心臟瓣膜。
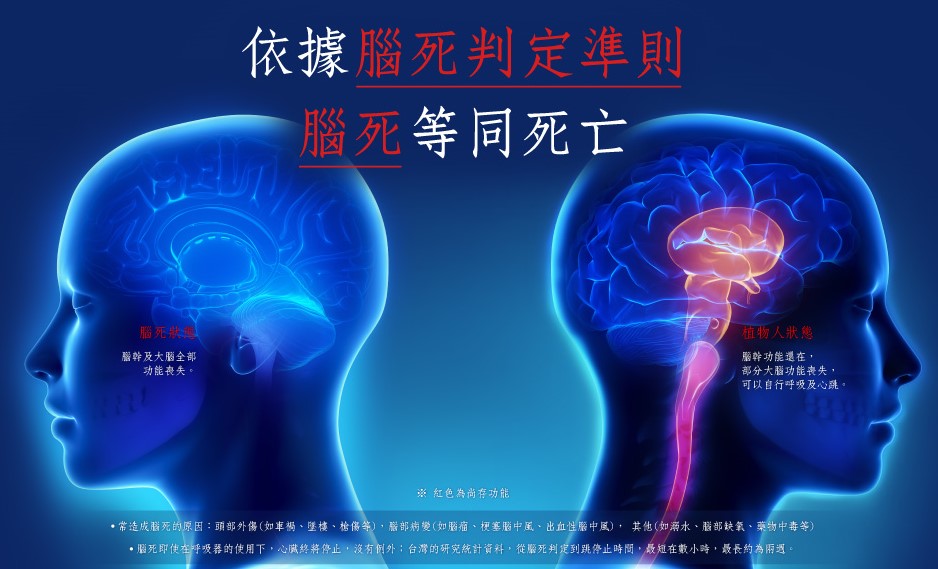
腦死
人之生命中樞在於腦而非心臟,腦死狀況下,即使運用最先進的醫療技術,能夠維持一段時間的心跳、血壓,然而這只能夠延長死亡的過程,並不能阻止死亡的發生。臺灣腦死判定準則規範,進行腦死判定,病人應符合下列各款之先決條件,始得為之:1.陷入昏迷指數為五或小於五之深度昏迷,且須依賴人工呼吸器維持呼吸。2.昏迷原因已經確定。但因新陳代謝障礙、藥物中毒影響未消除前或體溫低於攝氏三十五度所致之可逆性昏迷,不得進行。3.遭受無法復原之腦部結構損壞; 腦死判定,應進行二次程序完全相同之判定性腦幹功能測試,第二次判定性腦幹功能測試,應於第一次測試完畢接回人工呼吸器至少四小時後,始得為之;進行腦死判定之醫師,除神經科或神經外科專科醫師之外,其餘醫師必須接受腦死判定訓練課程並取得資格。接受連續二次腦幹功能測試,判定為腦死,其第二次腦死判定結束的時間,即為病人之法定死亡時間,此後進行之器官捐贈,便是屍體器官捐贈。腦死器官捐贈,是目前能夠捐贈器官最大化的情況,尤其是捐贈器官要素在於生理年齡,而不是實際年齡。

心臟停止死亡後器官捐贈
衛生福利部於2017年12月26日發布「心臟停止死亡後器官捐贈作業參考指引」,使「腦死捐贈」及「心死捐贈」並列為大體器官捐贈來源。此流程適用符合安寧緩和醫療條例中的末期病人,由兩位專科醫師診斷疾病為末期,死亡是近期不可避免的情況,在同意撤除維生醫療且願意器捐者。於心跳自然停止(即體循環停止)後,應有5分鐘之等候觀察期;在此觀察期間,醫療團隊不得執行任何醫療行為,待確認未再出現收縮性血壓或心搏性心率,由主治醫師宣布死亡後,進行器官摘取及移植作業。5分鐘之觀察期,在一定的時間之內完成,肝臟仍然能夠協助協助搶救他人生命,腎臟能夠幫助其他家庭回歸社會。臺灣現階段法律規範,除了健保卡註記器官捐贈意願,在臨床上,醫院亦須取得家屬面之器官捐贈同意書。在醫療團隊的立場,我們有責任要讓社會大眾知道,器官捐贈是怎麼回事、是如何進行,才能夠讓大家有足夠的認知,也只有足夠的了解,人們才有能力為自己做選擇。
